Präeklampsie – Bluthochdruck in der Schwangerschaft
Die Präeklampsie ist eine Bluthochdruckerkrankung in der Schwangerschaft. Sie äußert sich durch einen zu hohen Blutdruck (Hypertonie) und einem erhöhten Eiweißspiegel im Urin. Etwa fünf bis zehn Prozent aller Frauen sind vom Bluthochdruck in der Schwangerschaft betroffen. Da die Krankheit unter Umständen auch lebensbedrohliche Folgen für die Mutter und ihr noch ungeborenes Kind haben kann, bedarf sie unbedingt der ärztlichen Beobachtung und Behandlung.
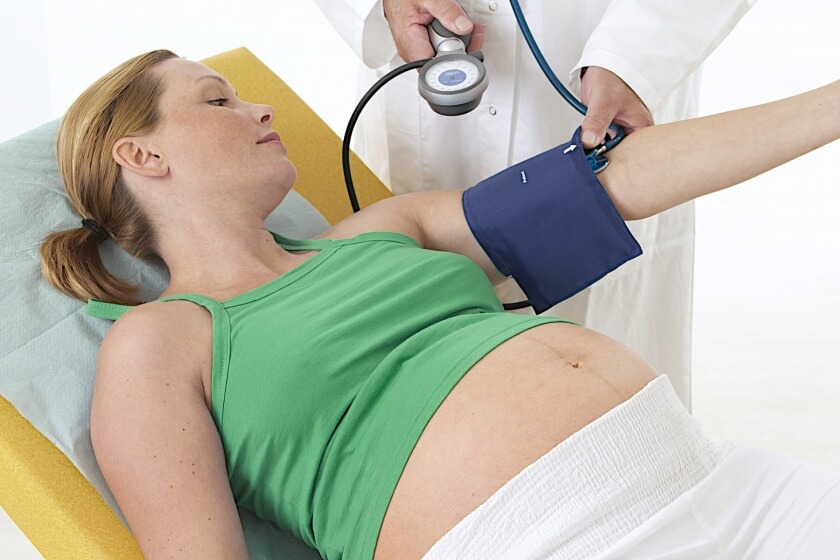
Schwangerschafts-Bluthochdruck feststellen und behandeln
Bluthochdruck wird für gewöhnlich in den Vorsorgeuntersuchungen der Schwangerschaft festgestellt. Aufgrund der Häufigkeit, misst der Frauenarzt den Blutdruck routiniert bei jedem Termin.
Ab einem Wert um die 140/90 mmHg ist von einem krankhaften Bluthochdruck die Rede. Mit Blick auf insbesondere die letztere beider Zahlen, sollte dem Blutdruck fortan noch genauere Beobachtung geschenkt werden.
Solang dieser sogenannte diastolische Wert noch unter 100 liegt, wird meist noch von einer medikamentösen Behandlung abgesehen. Stattdessen wird eine gesundere Lebensweise (z. B. durch Ernährungsumstellung und geplanten Ruhephasen) nahegelegt. Erst wenn der Bluthochdruck noch weiter ansteigt, wird der Arzt ein Blutdrucksenker verschreiben.
Sofern schon vor der Schwangerschaft ein Bluthochdruck diagnostiziert wurde und Präparate zur Senkung eingenommen werden, ist es wichtig dem Frauenarzt auch darüber in Kenntnis zu setzen. Ggf. besteht die Notwendigkeit, das bestehende, durch ein in der Schwangerschaft verträgliches Medikament auszutauschen.
Wenn sich hinter dem Bluthochdruck eine Präeklampsie versteckt
Hoher Blutdruck alleine ist erst einmal nicht all zu bedenklich und lässt sich durch eine Umstellung der Lebensweise oder Bluthochdrucksenker ärztlich gut in den Griff bekommen. Doch hinter dem Bluthochdruck kann sich auch mehr verstecken, denn Schwangere mit hohem Blutdruck neigen zur Präeklampsie.
Risikofaktoren:
- Bluthochdruck vor der Schwangerschaft
- Blutgerinnungsstörungen (Thrombophilien)
- Schilddrüsenüberfunktion (Hyperthyreose)
- Diabetes mellitus
- starkes Übergewicht (BMI > 35)
- Schwangerschaften im Alter von unter 18 und über 40 Jahren
- Erstgebärende
- Mehrlingsschwangerschaften
- Raucher
- familiäre Veranlagung (durch die Mutter der Schwangeren)
- Präeklampsie in vorangegangener Schwangerschaft
Anzeichen einer Präeklampsie
Um dies auszuschließen oder eben auch festzustellen, wird der Gynäkologe bei Bluthochdruck zusätzlich über eine Laboruntersuchung den Eiweißgehalt im Urin feststellen lassen. Das typische Symptom der Präeklampsie ist ein erhöhtes Eiweißausscheiden (von mehr als 300 mg/Tag) über den Harn.
Ein erstes Warnzeichen können, neben dem erhöhten Blutdruck (höher als 140/90 mmHg), aber auch Wasseransammlungen im Gesicht oder an den Händen sein. Treten die sogenannten Ödeme dagegen an den Beinen auf, muss nicht zwingend von einer Präeklampsie ausgegangen werden. Bis zu einem gewissen Grad sind Wassereinlagerungen bei Schwangeren in den Beinen völlig normal.
Risiken der EPH-Gestose
Infolge der Präeklampsie können Komplikationen wie Lebererkrankungen (HELLP-Syndrom), Nierenversagen, Krampfanfälle und Herzschwäche bei der Schwangeren auftreten.
Auch die Plazenta kann nicht mehr richtig durchblutet werden. Da das Ungeborene über den Mutterkuchen mit Sauerstoff und Nährstoffe versorgt wird, ist seine Entwicklung stark gefährdet. Im schlimmsten Fall kann diese durch die sogenannte EPH-Gestose bedinge Unterversorgung auch zur Todgeburt führen.
Präeklampsie behandeln
Um mögliche Komplikationen rechtzeitig vorbeugen zu können, ist die frühzeitige Diagnose einer Präeklampsie umso wichtiger. Schon bei Verdacht werden daher auch die Kontrollen ausgeweitet.
Eine leichte Form der Präeklampsie wird für gewöhnlich mit Bettruhe, einer eiweißreichen Ernährung und ausreichender Flüssigkeitsversorgung therapiert. Außerdem werden blutdrucksenkende Medikamente zur oralen Einnahme verschrieben. Da ein erhöhtes Risiko für Blutgerinnungsstörungen besteht wird der Schwangeren meist vorsorglich auch ein Mittel verabreicht, welches die Bildung von Blutgerinnseln verhindert.
Sobald der Blutdruckwert jedoch auf über 150/100 mmHg steigt, erfolgt zur weiteren Beobachtung und Behandlung die Überweisung in ein Krankenhaus.
Sofern die Gefahr einer Frühgeburt besteht, wird dort auch medikamentös versucht, die Lungenreifung des Babys zu beschleunigen.
In aller Regel ist damit zu rechnen, dass ab der 34. Schwangerschaftswoche die Geburt eingeleitet bzw. die Schwangerschaft per Kaiserschnitt beendet wird. Dies dient möglichen Komplikationen auszuweichen.
Bluthochdruck und Präeklampsie vorbeugen
Hundertprozentig vorbeugen lässt sich Bluthochdruck zwar nicht, jedoch wird er durch eine ungesunde Lebensweise begünstigt. Daher ist es besonders wichtig, schon vor der Schwangerschaft, einige Punkte zu beachten:
- Stress: Viel Stress bringt bekanntermaßen das Blut in Wallung. Dauerstress sollte daher weitestgehend gemieden werden.
- Sport: Durch regelmäßige sportliche Aktivitäten kann der Blutdruck um bis zu 10 mmHg gesenkt werden.
- Salz: Eine hohe Salzzufuhr führt nachweislich zu Bluthochdruck. Es sollte versucht werden maximal 6 g Salz pro Tag (z. B. über Speisen) aufzunehmen.
- Alkohol: Auch Alkohol kann zu einem überhöhten Blutdruck führen. Pro Tag sollten nicht mehr als 10 g getrunken werden. Dies entspricht in etwa einem halben Glas Wein. In der Schwangerschaft ist Alkohol sowieso tabu!
Am wichtigsten aber ist es, alle Vorsorgeuntersuchungen beim Frauenarzt wahrzunehmen. Auch die verschriebene Blutdrucksenkmedikamente sind wie empfohlen einzunehmen. Bei den ersten Anzeichen der Präeklampsie sollte lieber einmal zu viel, als zu wenig beim Arzt oder der Hebamme vorgesprochen werden.